精子の状態をチェックする検査は一般的に精液検査と呼ばれ、精子の濃度・運動率・形態などを評価します。この記事では精子の検査で何がわかるかや検査のやり方、検査結果の見方などを解説します。ご自身やパートナーの検査を検討している方は、ぜひ参考にしてください。
精子をチェックする検査とは?精子の状態を調べる精液検査
精液を採取して精子の状態をチェックし、妊娠に関わる精子の状態を評価する検査を精液検査といいます。
精液検査は不妊の原因を調べる上で重要な検査です。近年の日本では不妊に悩むカップルは増えており、不妊について心配したことがある夫婦は39.2%(3組に1組以上)、実際に不妊の検査・治療を受けたことのある夫婦は22.7%(4.4組に1組)とされています1)。
不妊の原因は女性の問題とイメージする人も少なくありませんが、WHO(世界保健機関)の調査では、約半分は男性側にも原因があることが知られています。
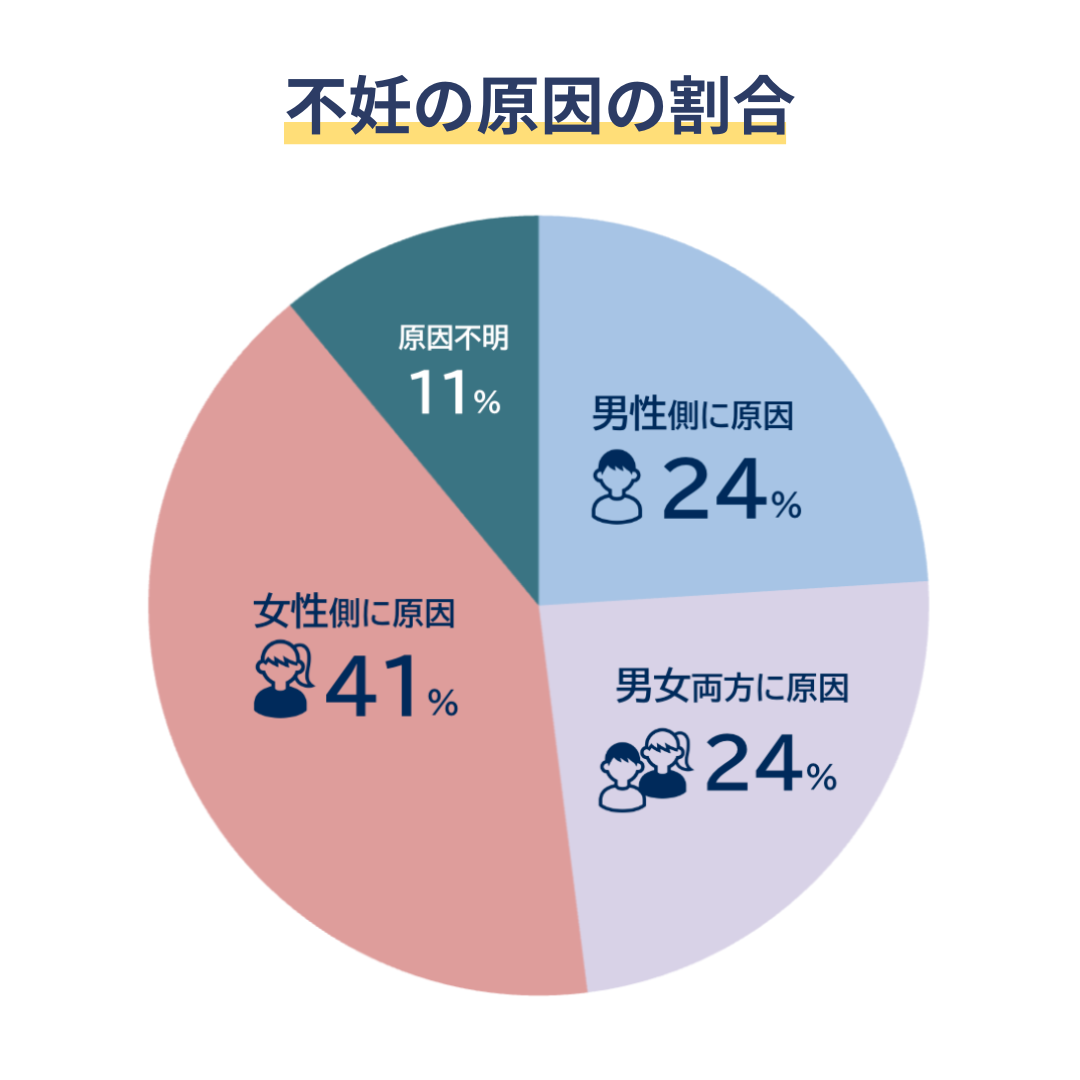
男性側の原因を調べる上では、まずは精液検査が実施されるため、妊活を行う世代の男性にとっては身近になりつつある検査といえます。
精液検査で何がわかる?チェックする項目とわかること
精液検査では精液量のほか、顕微鏡を使って精子の数や運動率、形態などを調べて妊娠が望める状態であるかを調べます。
具体的な検査項目とその内容は以下のとおりです2)。
精液検査結果の見方
精液検査の結果の見方は、基準値と比べて自分の精液の検査値がどうなっているか、という視点で確認します。WHO(世界保健機関)が定めている値を基準値として使用する医療機関が一般的です。
精液検査結果報告書の例として、以下のような形が挙げられます。
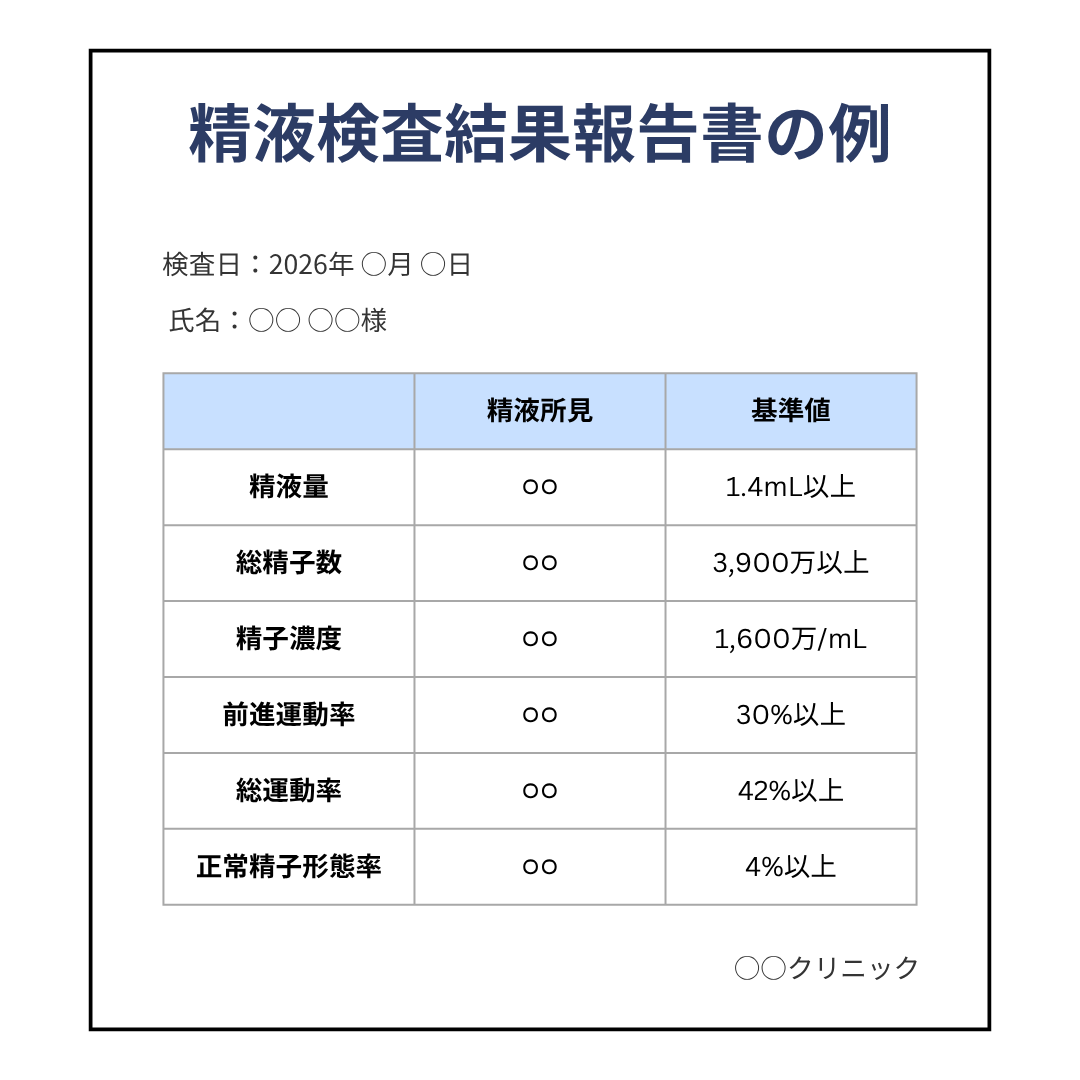
WHOの基準値として、
- 精液量:1.4mL以上
- 総精子数:3,900万以上
- 精子濃度:1,600万/mL以上
- 前進運動率:30%以上
- 総運動率:42%以上
- 正常精子形態率:4%以上
などがあります。
これらの数値は自然妊娠に至った男性のデータにおける下位5%の値を基準として設定しています2)、あくまで自然妊娠の可能性を判断するための目安であり、基準値を満たしていても必ず妊娠できるわけではありません。
逆に基準値に満たない場合でも妊娠できる可能性があり、結果に基づいて今後の方針を医療機関としっかり共有することが重要です。
なお、精液の状態は日々変動するため、1回の精液検査の結果で判断できない場合もあります。実際に1回目の精液所見が不良であっても、再検査では23%が正常と判定されるという研究報告もあり3)、検査結果が不良の場合はその後の対応を医師などと相談するようにしましょう。
トーチクリニックでは結果が不良であった場合、3か月後の再検査を推奨しております。
精液検査のやり方と流れ|検査の方法
精液検査のやり方の詳細は医療機関によっても異なりますが、一般的には以下のような流れとなります。
事前に自宅で「3. 採精」をする場合は、「4. 検体提出」の後に「2. 問診」を実施する流れになる場合もあります。
採精は禁欲期間(トーチクリニックでは2〜3日)後にマスターベーションで採精容器に精液全量を採取します。
トーチクリニックでは、精子を提出いただいた日に精液検査の結果をお伝えします。(血液検査や精子DNA断片化検査(DFI検査)/精液抗酸化力検査(TAC検査)の結果は後日)
精子の採取方法と注意点
精液検査の精度は、採取時の条件や検体の取り扱いによって、大きく左右されます。特に重要なのは「禁欲期間」と「採取後の取り扱い」です。
正確な検査結果を得るために、これら2つの注意点について詳しく解説していきます。
検査前は2〜3日禁欲する
WHO(世界保健機関)のガイドラインでは精液検査の前に2〜7日間の禁欲を推奨していますが、トーチクリニックでは、少し短めの2〜3日間の禁欲期間を推奨しています。
関連記事:精液検査や体外受精・人工授精の禁欲期間は?何日溜めるかや精子の質など解説
自宅で採精するときは保存方法に気をつける
精液検査で正確な結果を得るには、採取は用手射精(マスターベーション)で行い、コンドームや潤滑剤の使用は避けてください。
自宅での採精の際は、次の2つにも注意しましょう。
採取後は保管温度に気を付ける(約20℃〜常温程度が推奨)
なるべく早めに医療機関に提出する(採精後2時間以内が目安)
射精後は、時間とともに精子の運動性が低下するため、できるだけ早く検査することが大切です。
詳しい持ち込み方法や注意点は、以下の記事も参考にしてください。
関連記事:精液検査や不妊治療での精子精液の持ち込み方法について
精液検査の費用
精液検査の費用は、保険適用の場合と、保険適用外(自費診療)の場合で異なります。
保険適用の場合は自己負担額(3割)は数百円程度であり、実際の診療ではこれに加えて診察料などの費用がかかります。
一方、保険適用外の場合は医療機関ごとに金額が異なります。保険適用外と聞くと高額な印象を持つ人もいるかもしれませんが、精液検査のみの場合は3,000〜6,000円程度の費用が一般的です。
トーチクリニックでは、ブライダルチェックのライトセットにて精液検査と医師カウンセリングを4,650円で提供しています。
精子の検査を受ける目安
精子の検査を受ける目安は、主に次の3つのいずれかに当てはまる場合です。
・妊活12か月以上の人
・特定の症状や既往歴がある人
・ブライダルチェックをしたい人
それぞれ詳しく解説していきますので、精液検査を受けるべきか迷っている方は参考にしてください。
妊活12か月以上の人
日本産科婦人科学会では、不妊の定義を「妊娠を望む健康な男女が、避妊をしないで性交していたにもかかわらず、1年間妊娠しない場合」としています4)。そのため、妊活を1年以上続けても妊娠しない場合は、不妊検査を受けることが推奨されます。
女性と比べて緩やかですが、男性も35歳を過ぎると、徐々に精子の質が低下すると言われています4)。男性の場合、明確な基準はありませんが、女性は35歳以上で6か月妊娠しない場合、40歳以上ではさらに早くに受診することを推奨されています5)。
妊活を1年以上続けている方や、妊活中で年齢が気になる方は、精液検査を検討しましょう。
特定の症状や既往歴がある人
男性不妊の原因で、最も多いのが精索静脈瘤で、全体の約40%を占めます6)。精索静脈瘤とは、精巣(睾丸)に血液を運ぶ静脈がこぶ状に膨らむ状態で、血液の流れが滞ることで精巣の温度が上がり、精子をつくる力が低下します。
また、過去に精巣上体炎を起こした人も精液は出ても、精子が出にくくなることがあります。
精巣上体炎とは、精子を蓄える管に炎症が起きる病気で、多くは細菌感染(尿路感染や性感染症など)が原因です。クラミジアや淋菌といった性感染症、前立腺炎・尿道炎から炎症が広がることもあります。
さらに、以下のような病歴がある場合も、精子をつくる機能に影響が出ることがあります。
・おたふく風邪で陰嚢(いんのう)が腫れた
・抗がん剤・放射線治療を受けた7)
・AGA治療薬を使用している8)
こうした病歴や薬の使用歴がある場合、まずは精液検査を受けるべきか医師に相談しましょう。
ブライダルチェックをしたい人
これから妊活を始めたい方は、ブライダルチェックとして精液検査を受けることが選択肢となります。不妊は男性側が関与するケースが約半数のため、カップルで受診し、現状を共有しておくことで妊活の方針が立てやすくなります。
当院での男性のブライダルチェックでは、精液検査に加えて性感染症や風疹など、妊娠や出生児に影響する感染症のチェックも行っています。
例えば当院では、以下のような検査を行っています。
【妊活セット(22,150円)】
・精液検査(一般検査)
・血液検査:男性ホルモン・クラミジア・風疹・感染症(HIV等)
・医師によるカウンセリング
なお、ブライダルチェックは自費診療となり、検査項目は医療機関によって異なります。費用や検査項目は、事前に受診する医療機関のホームページなどで確認しましょう。
関連記事:男性ブライダルチェック
男性不妊の原因と検査・治療
精液検査の結果は、男性不妊の原因を特定するための手がかりになります。
ここでは、結果が基準値を下回った場合に行う追加検査や治療の選択肢、日常生活で改善できるポイントについて解説します。
男性不妊の主な原因と追加検査
男性不妊の原因は、主に次の3つに分けられます4)。
・造精機能障害:精子をつくる力が弱い
・精路通過障害:精子の通り道が狭い、または閉塞している
・性機能障害:勃起障害や射精障害など
精液検査で何度も基準値を下回る場合は、血液検査や超音波検査、精子DNA断片化検査(精子の遺伝情報を調べる検査)などを行います。
どの検査が必要かは、精液検査の結果や過去の病歴によって異なるため、専門医に相談することが大切です。
男性不妊の治療と生活習慣による精子への影響
男性不妊の治療方法は、原因によって異なります。例えば、ホルモン異常の場合はホルモン補充療法、精索静脈瘤が原因なら外科的治療などを行います9)。
また、特別な疾患がなくても、以下のような生活習慣によって精子の量や運動率が低下することもあります10)。
・喫煙
・過度な飲酒
・長時間の高温環境(サウナなど)
妊活中の方や精液検査で異常があった方は、生活習慣の見直しも重要です。ただし、結果が悪かった場合は、自己判断せずに必ず専門医に相談してください。
おわりに
参考文献
1)国立社会保障・人口問題研究所. 第16回出生動向基本調査. 国立社会保障・人口問題研究所ウェブサイト
https://www.ipss.go.jp/ps-doukou/j/doukou16/JNFS16_Report04.pdf
2)World Health Organization. WHO laboratory manual for the examination and processing of human semen, 6th ed.
https://iris.who.int/server/api/core/bitstreams/4038e736-37b3-4064-a39a-60475e0ccecc/content
3)Blickenstorfer K, Voelkle M, Xie M, Fröhlich A, Imthurn B, Leeners B. Are WHO recommendations to perform 2 consecutive semen analyses for reliable diagnosis of male infertility still valid? J Urol. 2019;201(4):783-791.
https://www.auajournals.org/doi/10.1016/j.juro.2018.11.001
4)日本産科婦人科学会. 不妊症. 日本産科婦人科学会ウェブサイト
https://www.jsog.or.jp/citizen/5718/
5)日本産婦人科医会. 不妊カップルに対する治療のアルゴリズム. 日本産婦人科医会ウェブサイト
https://www.jaog.or.jp/note/(1)不妊カップルに対する治療のアルゴリズム/
6)日本泌尿器科学会. パートナーがなかなか妊娠しない. 日本泌尿器科学会ウェブサイト
https://www.urol.or.jp/public/symptom/14.html
7)国立がん研究センター がん情報サービス. 妊孕性. 国立がん研究センターウェブサイト
https://ganjoho.jp/public/support/fertility/fertility_02.html
8)Samplaski MK, Lo K, Grober E, Jarvi K. Finasteride use in the male infertility population: effects on semen and hormone parameters. Fertil Steril. 2013;100(6):1542-1546.
https://pubmed.ncbi.nlm.nih.gov/24012200/
9)American Urological Association; American Society for Reproductive Medicine. Diagnosis and Treatment of Infertility in Men: AUA/ASRM Guideline. Part II. ASRM website.
https://www.asrm.org/practice-guidance/practice-committee-documents/diagnosis-and-treatment-of-infertility-in-men-aua-asrm-guideline-part2
10)日本生殖医学会. 一般のみなさまへ 生殖医療Q&A Q15:男性不妊の場合の治療はどのようになるのですか? 日本生殖医学会ウェブサイト
http://www.jsrm.or.jp/public/funinsho_qa15.html








