不妊治療をはじめるときに、気になるのは不妊治療ごとの妊娠確率ではないでしょうか?
この記事では不妊治療の妊娠確率を、治療別(タイミング法・人工授精・体外受精・顕微授精)に、年齢別のデータをもとに詳しく解説します。
不妊治療法ごとの妊娠確率はどれくらい?
不妊治療には、タイミング法や人工授精、体外受精などさまざまな方法があります。
この章では、それぞれの治療法の特徴や年齢別の妊娠率、胚移植1回あたりの妊娠率、胚盤胞グレード別の妊娠率など、治療ごとの妊娠確率について詳しく解説します。
不妊治療の基礎知識
不妊治療には、排卵日に合わせて性交を行う「タイミング法」や「人工授精」などの一般不妊治療と、「体外受精(c-IVF)」「顕微授精(ICSI)」といった生殖補助医療(ART)があります。
治療は検査結果や年齢、既往歴などに応じて選択され、徐々にステップアップしていくのが一般的です。
不妊の原因は女性だけでなく男性にもあることがあり、パートナーとともに検査を受けることが重要です。さまざまな治療方法があるため、早めに相談して自分に合った方法を見つけることが、妊娠につながりやすくなります。
不妊治療と年齢の関係
女性不妊症の割合は年齢とともに増加します。20代前半では5%以下ですが、30代前半で15%、30代後半で30%、40代以降では約64%が自然妊娠が難しくなると推定されています1)。
加齢により卵子の数や質が低下するため、できるだけ早めに検査を受けて、必要な治療をはじめることが大切です。
タイミング法での妊娠確率
タイミング法は、排卵日を予測して、妊娠しやすい時期に性交のタイミングを合わせる方法です。体に負担が少なく、自然に近い方法として、女性の年齢が若く不妊期間が短い場合に適しています。
原因がはっきりしない不妊の場合、1回の月経周期で妊娠できる確率は約5%、半年(約6周期)での累積妊娠率は約50%です。タイミング法で妊娠しない場合は、人工授精や体外受精といった次の段階の治療を検討します。
20代や30代前半の方であれば、タイミング法を1年ほど試してみることもありますが、特に37〜38歳以上の女性の方や、3年以上妊娠できていない方は、卵子の数・質の低下や、なんらかの病気が隠れている可能性があるため、早めに体外受精などの高度な治療を受けることが妊娠への近道とされています2)。
タイミング法の詳細については、以下の記事も参考にしてください。
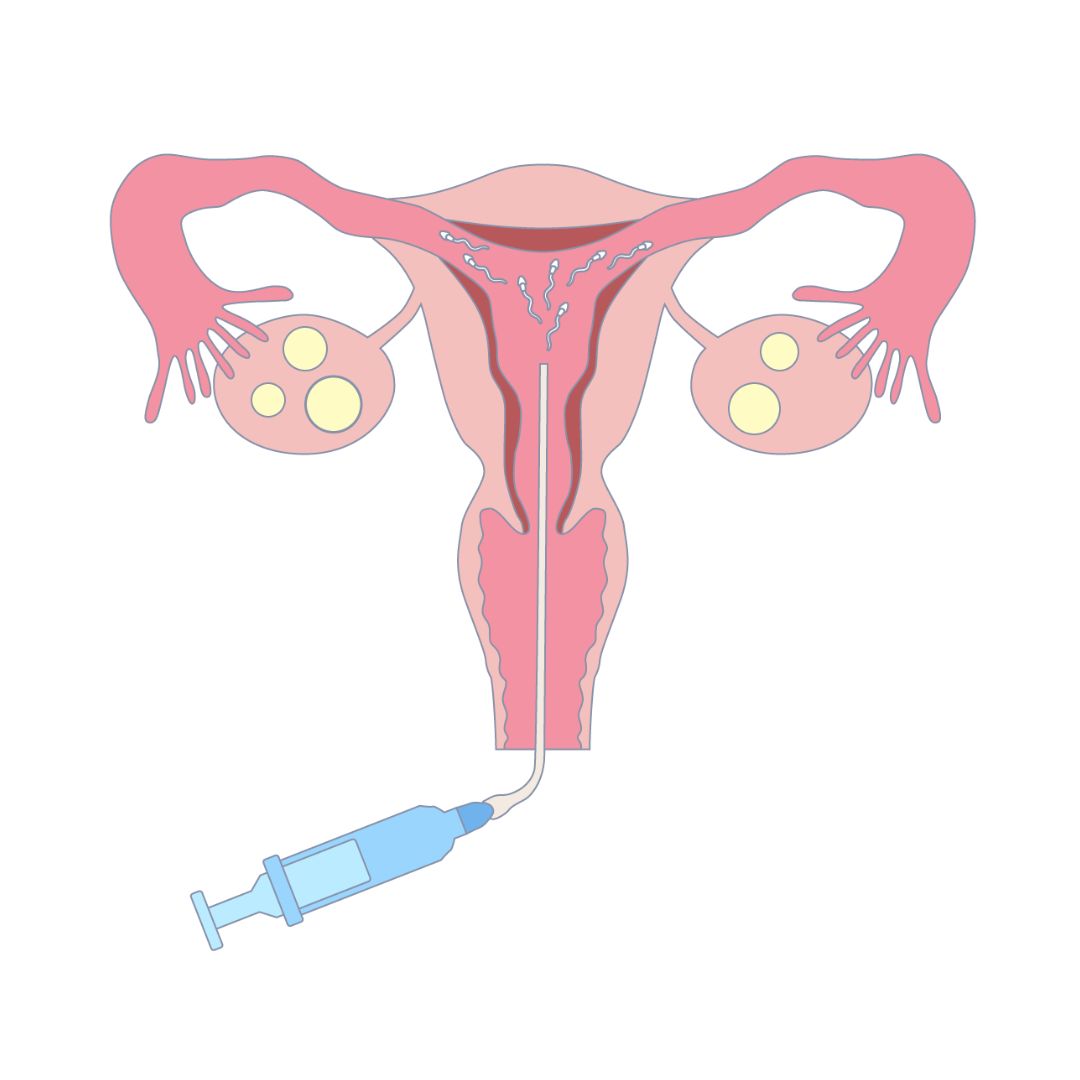
人工授精の妊娠確率
人工授精は、排卵日に合わせて洗浄・濃縮した精子を子宮内に注入し、妊娠しやすくするための方法です。
主に、タイミング法で妊娠に至らなかった場合や、精子数が少ない・動きが少し足りないなどの軽度の男性不妊、性交が難しいケースなどに用いられます。
1回の月経周期(1か月)で妊娠できる確率は5〜10%程度3)とされています。自然妊娠に近い方法ですが、3~6回程度行っても妊娠しない場合は、体外受精などの高度な治療への切り替えが推奨されています2)。
人工授精の詳細については、以下の記事も参考にしてください。
体外受精・顕微授精の妊娠確率
体外受精は、卵子と精子を体の外で受精させ、受精卵を子宮に戻す治療で、卵管の異常や重度の男性不妊、原因不明の不妊などがみられるケースに用いられます。
顕微授精は体外受精の中のひとつの方法で、顕微鏡下で精子を卵子に直接注入する方法です。精子の数が少ない場合や、体外受精でうまく受精できない場合に行われます。
体外受精や顕微授精を実施し、受精卵が育った場合は胚移植を行い子宮に戻します。体外受精や顕微授精後の「胚移植1回あたりの妊娠確率」「胚盤胞グレード別の妊娠確率」は以下で解説します。
胚移植1回あたりの妊娠確率
胚移植は、体外受精や顕微授精でできた受精卵(胚)を子宮に戻す治療です。胚移植1回あたりの妊娠の確率は、女性の年齢によって大きく変わります。
30歳未満では約49.4%、30〜34歳は約46.8%、35〜39歳は約39.4%と、30代後半までは比較的高い妊娠率です。しかし、40〜42歳では約27.1%に下がり、43歳以上では約13.5%と大きく低下します。
年齢が上がるほど妊娠の可能性は低くなるため、治療は早めにはじめることがすすめられます4)。
胚盤胞グレード別の妊娠確率
胚盤胞のグレードは、妊娠や出産のしやすさに関係するとされています。胚盤胞のグレードを、育ち具合や細胞の質によって「良好」「中くらい」「低め」の3つに分けた一部の研究では、次のような報告がされています。
海外の研究では、良好なグレードでは妊娠率が約51.7%、出産率が約44.4%と高めであり、中くらいのグレードでも妊娠率は約48.6%、低めのグレードでも約40.4%と、どのグレードでも一定の妊娠率が示されています。グレードが低い場合でも、妊娠・出産のチャンスはあります5)。
胚盤胞グレード(Gardner分類)については、以下の記事でも紹介しているので気になる方はご覧ください。
参考記事:胚盤胞グレード(Gardner分類)とは?胚盤胞移植の妊娠率やメリットについても解説
新鮮胚と凍結胚の違いと妊娠率
新鮮胚移植とは、卵子を採取して体外で受精させたあと、受精卵を数日間(3〜5日程度)育ててからそのまま子宮に戻す方法です。
一方、凍結融解胚移植とは、採卵して体外で受精させた受精卵を育てたあと、いったん凍結して保存し、別の月経周期に解凍して子宮に戻す方法です。
日本産婦人科学会の「2022年 体外受精・胚移植等の臨床実施成績」によると、新鮮胚の移植あたりの妊娠率は21.9%(合計)、一方で凍結胚では37.8%(合計)と、凍結胚の方が高い傾向にあります4)。
ただし、凍結胚の方が妊娠しやすく、出産につながりやすいとは、まだはっきりわかっていないのが現状です。治療法の選択は年齢や体調などをふまえ、医師と相談して決めることが大切です。
排卵誘発剤を使った治療の妊娠確率
排卵誘発剤を使った治療では、薬の力で卵巣を刺激し、排卵を促すことで妊娠の可能性を高められます。主に使われる薬は、クロミフェンやレトロゾールなどの経口薬、または注射薬のゴナドトロピンです。
原因がはっきりしない不妊に対し、排卵誘発剤を使わない人工授精4回あたりの妊娠率は18%ですが、排卵誘発剤(ゴナドトロピン)を併用した場合では妊娠率が33%に上がったという報告があります2)。
原因が明確ではない不妊に対しては、排卵誘発剤を併用した人工授精によって、妊娠の可能性を高めることが期待できます。ただし、多胎妊娠(双子など)や卵巣過剰刺激症候群(OHSS)などの副作用のリスクもあるため、治療法は医師と相談して決めることが大切です。
年齢とともに妊娠しにくくなるのはなぜ?その理由を解説
女性は年齢とともに妊娠しにくくなると言われています。その理由には、卵子の数や質の低下、子宮や卵巣の病気のリスク増加、流産率の上昇などが関係しています。
この章では、卵子の減少や質の変化、子宮筋腫や内膜症といった病気の影響、加齢とともに高まる流産の可能性について解説します。
妊娠を希望する方が、年齢と妊孕性(にんようせい:妊娠する力)の関係を正しく知るために参考にしてください。
年齢とともに妊孕性(妊娠する力)が低下する理由
年齢とともに妊孕性は自然に低下していきます。特に女性は、生まれたときから卵子の数が決まっており、年齢とともにその数も質も下がっていきます。
30代後半から特に変化が大きくなり、35歳を過ぎると妊娠率が急に下がり、流産のリスクも高まるとされています。
こうした傾向は、自然妊娠でも不妊治療による妊娠でも共通しており、年齢が上がるにつれて卵子がうまく育たなかったり、染色体の異常の頻度が増えることが背景にあります。
妊娠を考えるなら、年齢を意識した早めの行動が大切です。
卵子の数が少なくなる
女性の卵子の数は、生まれたときにすでに決まっており、年齢とともに自然に減っていきます。思春期には約20〜30万個ありますが、加齢により減少し、質も低下します6)。
特に35歳を過ぎると、卵子の数も質も大きく落ち、妊娠の可能性が下がるうえに、流産のリスクも高まります。
卵子の質が低下する
卵子の質が下がる理由ははっきりとはわかっていませんが、加齢の影響が大きいとされています。年齢を重ねると卵子の質が低下し、受精しにくくなったり、染色体に異常が起こりやすくなったりします。
これにより、妊娠しても流産のリスクが高まることがあります。特に35歳を過ぎるとその傾向が強くなるため、妊娠を考える際には年齢と卵子の質も意識することが大切です。
妊娠に影響する子宮や卵巣などのトラブルが起きやすくなる
年齢を重ねると、子宮や卵巣の病気が起きやすくなります。とくに子宮筋腫や子宮内膜症は年齢とともに増え、不妊の原因となることがあります。
これらの病気によって、卵管の動きが悪くなったり、受精卵が着床しにくくなることで妊娠の妨げになることがあります。
年齢と流産率の関係
女性の年齢が上がると、流産のリスクも高まります。特に加齢は最も大きな流産の原因のひとつとされており、その多くは受精卵の染色体異常によるものです。
20歳代での流産率は約10%ですが、40歳代になると40%以上になると報告されています7)。
妊娠を考える際には、年齢とともに流産の可能性も高まることを理解し、早めの対応が必要になります。
不妊治療の成功率を上げるためにできること
不妊治療の成功率を高めるためには、治療だけでなく日常の生活習慣や体の準備も大切です。
この章では、不妊治療前に受けておきたい検査や、食事・運動・嗜好品の見直し、適正体重の維持など、自分でできる工夫を紹介します。さらに、どのように治療をステップアップしていくかも解説します。
不妊治療前に行うべき検査と準備
不妊の原因は加齢だけでなく、ホルモンの乱れや卵管の異常、男性側の要因などさまざまです。そのため、不妊治療をはじめる前には、抗ミュラー管ホルモン(AMH)検査やホルモン値の測定、卵管検査、精液検査などを行い、体の状態を確認することが重要です。
不妊の約半数は男性側にも原因があるため8)、パートナーで一緒に検査を受けることが妊娠への大切な第一歩になります。
生活習慣の見直し
妊活中は、体と心のバランスを整える生活が大切です。十分な睡眠、バランスのとれた食事、適度な運動を心がけましょう。
喫煙や過度な飲酒は、妊娠に悪影響を及ぼすため控えることがすすめられています9)。また、ストレスをため込まず、規則正しい生活を送ることも妊娠しやすい体づくりにつながります。
以下の記事では、体外受精の成功率を上げる方法を紹介しているので気になる方はご覧ください。
参考記事:体外受精の成功率を上げる方法は?生活改善や食べ物について解説
適正体重の維持
妊活中は、やせすぎても太りすぎても妊娠しにくくなることがあります。体重が少なすぎると排卵がうまく起こらなかったり、ホルモンのバランスが崩れたりします。
一方、肥満も排卵障害や妊娠後の合併症のリスクを高めることがあります。そのため、妊娠を望む前から適正体重を保つことが大切です。
適正体重(BMI)は、以下の計算式で求めることができます。
・BMI=体重(kg)÷身長(m)÷身長(m)
食事や運動を見直し、健康的な体づくりを心がけることが、妊娠しやすい体をつくるために大切です。
栄養・食習慣
妊娠を望む人にとって、妊娠前からバランスの良い食事を心がけることはとても大切です。
栄養が不足していると、ホルモンの働きや体の調子に影響が出て、妊娠しにくくなることがあります。特に鉄や葉酸、たんぱく質、ビタミン類などをしっかりとることが大切です9)。
偏った食事を避け、毎日の食事で必要な栄養をしっかりとることが、健康な妊娠への準備になります。
喫煙・飲酒など嗜好品
妊活中は、喫煙や飲酒に注意が必要です。タバコに含まれる有害物質は、卵子や精子の質を低下させ、不妊や流産のリスクを高めるとされています。
また、妊娠中の飲酒は赤ちゃんに悪影響を及ぼす可能性があり、「このくらいなら大丈夫」という安全な量はありません。妊娠を考えたときからお酒を控えることが大切です。
健康な妊娠のために、パートナーと生活習慣を見直しましょう。
適切なタイミングで治療をステップアップする
不妊治療は、年齢や検査の結果、体の状態などをふまえて、段階的に治療を進めていくことが大切です。
最初はタイミング法や人工授精からはじめ、必要に応じて体外受精などの高度な治療へとステップアップします。
治療の選び方は人によって異なるため、医師とよく相談し、自分に合った方法を見つけていくことが妊娠への近道です。無理のないペースで進めることも大切です。
妊娠確率におけるよくある質問
この章では「30代後半で妊娠できる可能性は?」「40代後半でも自然妊娠できる?」といった、妊娠の確率に関するよくある疑問にお答えします。
Q:38歳や39歳など30代後半で妊娠できる確率はどれくらい?
38歳・39歳の妊娠率は、年齢の影響を受けて少しずつ低下していきます。
不妊治療を実施した場合の妊娠率として、日本産婦人科学会による2022年体外受精・胚移植等の臨床実施成績によると、38歳の胚移植1回あたりの妊娠率は37.8%、39歳では34.4%となっています4)。
30代後半になると、妊娠率は年齢とともに下がる傾向が強くなるため、治療のタイミングが重要になります。
Q:経産婦なら40歳代後半でも自然妊娠の可能性はある?
経産婦(出産経験のある人)でも未産婦(出産経験のない人)であっても40歳代後半だと自然妊娠はほとんど期待できません。
妊孕性は30歳ごろから徐々に低下し、35歳を過ぎると急に下がりはじめ、40歳以降はさらに大きく低下します。特に45歳を超えると自然妊娠の可能性はかなり低くなるとされています10)。
過去に出産経験があっても、年齢による卵子の質や数の低下は避けられず、妊娠の確率にも大きく影響します。
おわりに
参考文献
1)令和4年度厚生労働科学研究費補助金 成育疾患克服等次世代育成基盤研究事業(健やか次世代育成総合研究事業) 標準的な生殖医療の知識啓発と情報提供のためのシステム構築に関する研究. 患者さんのための生殖医療ガイドライン
https://www.gynecology-htu.jp/reproduction/dl/seishokuiryo_gl_2-q2.pdf
2)公益社団法人 日本産婦人科学会 産婦人科 診療ガイドラインー婦人科外科編2023
https://www.jsog.or.jp/activity/pdf/gl_fujinka_2023.pdf
3)公益社団法人 日本産婦人科医会 10.人工授精(AIH:Artificial Insemination with Husband’s semen)
https://www.jaog.or.jp/lecture/10%E4%BA%BA%E5%B7%A5%E6%8E%88%E7%B2%BE/
4)日本産婦人科学会 2022年体外受精・胚移植等の臨床実施成績
https://www.jsog.or.jp/activity/art/2022_JSOG-ART.pdf
5)Zou H, Kemper JM, Hammond ER, et al. Blastocyst quality and reproductive and perinatal outcomes: a multinational multicentre observational study. Hum Reprod. 2023;38(12):2391-2399.
https://academic.oup.com/humrep/article/38/12/2391/7329303
6)厚生労働省 治療の難しい不妊症のためのガイドブック 女性の加齢と不妊
https://www.gynecology-htu.jp/refractory/dl/hunin_guide1.pdf
7)公益社団法人 日本産婦人科学会 産婦人科 診療ガイドラインー産科編2023
https://www.jsog.or.jp/activity/pdf/gl_sanka_2023.pdf
8)公益社団法人 日本産科婦人科学会 不妊症
https://www.jsog.or.jp/citizen/5718/
9)国立健康・栄養研究所 妊娠前からはじめる妊産婦のための食生活指針
https://www.nibn.go.jp/eiken/ninsanpu/
10)一般社団法人 日本生殖医学会 生殖医療Q&Aよくある質問
http://www.jsrm.or.jp/public/funinsho_qa22.html