多嚢胞性卵巣症候群(たのうほうせいらんそうしょうこうぐん;PCOS:Polycystic Ovary Syndrome)とは、月経周期異常があり、ときに多毛やニキビなどの男性化兆候や症状を伴うこともある疾患です。PCOSにより排卵が起こりにくくなるため、不妊の原因にもなります。しかし、PCOSであっても、治療によって妊娠率の上昇を期待できるケースもあります。
多嚢胞性卵巣症候群(PCOS)の妊娠率は低い傾向にある
多嚢胞性卵巣症候群(PCOS)に罹患している方の妊娠率は、罹患していない方よりも低い傾向にあります。具体的には、PCOSの方が初めて妊娠・出産する確率は、そうでない方よりも最大20%低く、さらに自然妊娠のみに限定すれば、最大で40%低いというデータもあります。
自然妊娠とは、不妊治療などを行わず性行為によって自然に妊娠することです。PCOSでは自然妊娠から初回の出産までの期間が、約2年遅くなるという報告もあります1)。
避妊せずに性交渉を適切な回数行っていてもなかなか妊娠しない場合は、PCOSの可能性もあるため、早めに受診するとよいでしょう。
そもそも多嚢胞性卵巣症候群(PCOS)とは?
多嚢胞性卵巣症候群(PCOS)は「両側の卵巣が腫大・肥厚・多嚢胞化し、月経異常や不妊に多毛・男性化・肥満などを伴う症候群」と定義されている疾患です。生殖年齢女性の6〜10%に見られ、妊活中の女性ではそれに起因する排卵障害がしばしば問題となります。
はっきりとした原因はわかっていませんが、母親がPCOSの場合はその娘もPCOSになりやすい傾向があると言われています(いわゆる「遺伝性」ではなく「体質が似る」程度の傾向です)。また、PCOSの女性の一部には、血糖値のコントロールに必要なインスリンの作用に対する体の反応が低下している状態が見られます。
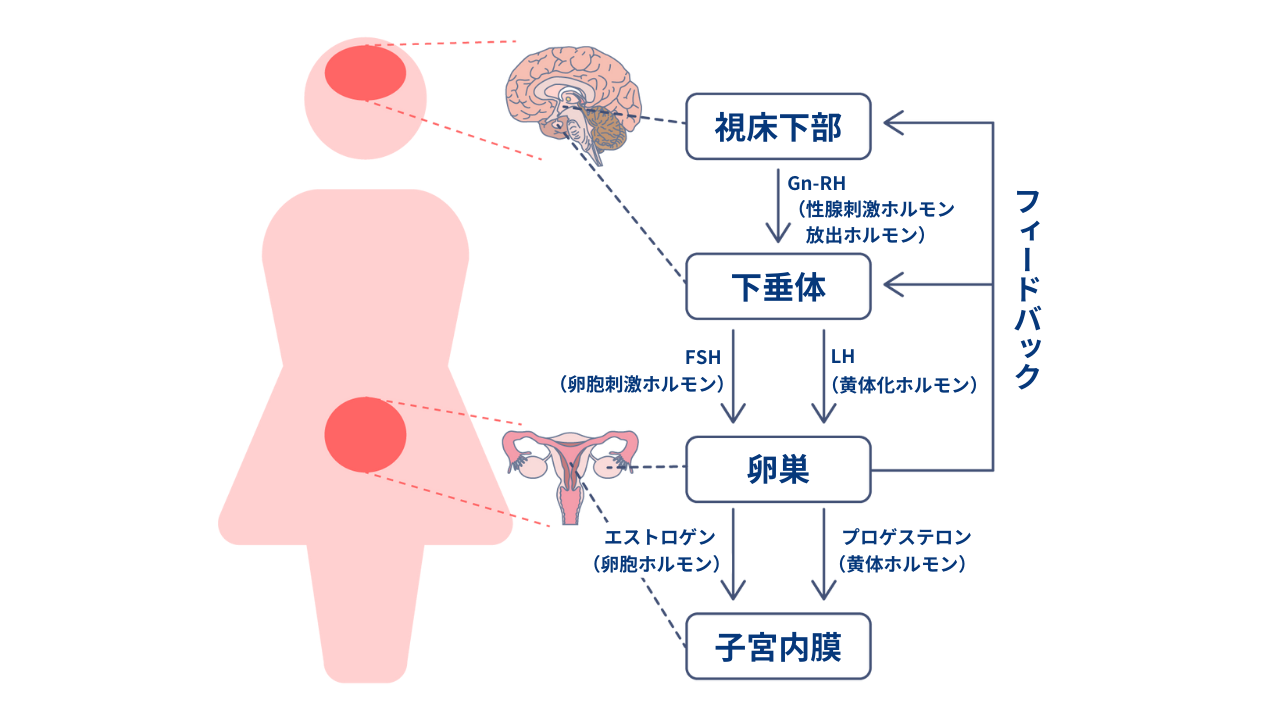
排卵障害が起こる原因は、脳から分泌されるホルモン(卵胞刺激ホルモンと黄体形成ホルモン)と、卵巣から分泌されるホルモン(エストロゲン、プロゲステロン)のバランスが崩れ、卵胞の発育が滞ることです。また、男性ホルモンが高くなることで卵巣の表面が硬くなり、卵子が卵巣から飛び出す排卵が起こりにくい例が知られています。
多嚢胞性卵巣症候群の症状
多嚢胞性卵巣症候群(PCOS)の主な症状は、月経異常、男性化兆候(多毛、ニキビ、肥満など)、不妊です。PCOSによる月経異常では、月経周期が長かったりばらばらである例がよく見られます。なかには3か月以上月経が来ない方もいます。これらはホルモンバランスの乱れによって周期的な排卵がうまく起こらないことが主な原因です。
月経周期の正常範囲は25〜38日間ですが、それより長かったり周期がばらついている場合や不正出血を認める場合は排卵障害がある可能性が高いので、婦人科医に相談しましょう。また、PCOSの女性は、ホルモンバランスの乱れから男性ホルモンの血中濃度が高い場合があり、ニキビや多毛を主訴に医療機関を受診した結果、PCOSと診断される例もあります。
PCOSは不妊や月経異常の原因である以外にもいくつかの問題点が指摘されています。PCOSの女性は、メタボリックシンドローム、糖尿病、脂質異常症、心血管系合併症の発症頻度が高いことや、無月経が長く続くことで子宮内膜がん(子宮体がんのひとつ)の発症に関与することなどが挙げられます。
多嚢胞性卵巣症候群の診断方法
2024年に改定された日本産科婦人科学会の診断基準では、以下の3項目を全て満たすものを多嚢胞性卵巣症候群(PCOS)とする、としています2)。
※AMH:抗ミュラー管ホルモン
LH:黄体形成ホルモン
クリニックによって詳細は異なりますが、月経の様子やその他の症状などを問診で詳しく聞いたり、卵巣の形を見る超音波検査、体内のホルモンバランスをチェックする血液検査などを行うのが一般的です。
超音波検査
超音波検査は、お腹の上や腟からプローブを使って卵巣の様子を見る検査です。
多嚢胞性卵巣症候群(PCOS)の大きな特徴は、卵巣の中に2~9mmの小さな卵胞がたくさん見える「多嚢胞卵巣」という状態です。超音波検査で、片方の卵巣に小さな卵胞が10個以上あると、PCOSの可能性があります。
血液検査
血液検査では、以下のホルモンの値が高くないかを確認します。
- 卵胞の成長や排卵に関わるLH(黄体形成ホルモン)
- 体毛が濃くなる原因となるテストステロン
- 卵巣の中にある卵胞の数を反映するAMH(抗ミュラー管ホルモン)
ホルモン検査について詳しい内容を確認したい場合は、下記のページをご覧ください。
多嚢胞性卵巣症候群のある患者さんの治療法は?
多嚢胞性卵巣症候群(PCOS)の治療では、今すぐの妊娠を希望する場合としない場合で、方針が大きく変わります。ここでは、今すぐの妊娠を希望する方に向けての治療法(不妊治療)を説明します。
生活習慣の改善
多嚢胞性卵巣症候群(PCOS)の治療で大切なのは生活習慣の改善です。
- 適正体重の維持
- バランスのとれた食事
- 適度な運動
これらを中心に生活習慣を整えるとよいでしょう。以下に詳しく解説します。
適正体重を維持する
多嚢胞性卵巣症候群(PCOS)の症状を改善するためには、適正体重の維持が大切です。
特に体脂肪が増えすぎると、血糖を調整するインスリンというホルモンが多く分泌されてしまい、月経周期の乱れを引き起こす原因となります。また、体脂肪は男性ホルモンを増やすことにもつながり、排卵を妨げてしまう可能性があります。
具体的には、体格指数(BMI)が25以上の場合、生活習慣病を引き起こす可能性もあるため、2~6か月かけて、5~10kg程度の減量を目指しましょう3)。
※BMIは、体重と身長から算出される体格指数です(BMI=体重(kg)÷身長(m)÷身長(m))。BMIが低すぎても高すぎても、妊娠・出産に影響を与える可能性があります。
バランスの取れた食事をとる
多嚢胞性卵巣症候群(PCOS)を改善するために、栄養バランスの取れた食生活を送るようにしましょう。
特に、食後の血糖値が急に上がりすぎないように野菜を先に食べる、ゆっくり食事をするといった方法が効果的です。インスリンが働きやすくなり、ホルモンバランスの改善や生理不順、ニキビなどの症状が和らぎます。
野菜やタンパク質をしっかりとり、全体的にバランスの良い食事を心がけましょう。
適度な運動を心がける
運動は、多嚢胞性卵巣症候群(PCOS)と関係が深いインスリンの働きを助けるといわれています。ホルモンバランスが整いやすくなり、止まっていた排卵が再開するなど、妊娠しやすい体づくりにつながります。
また、運動は体重管理や生活習慣病のリスクを減らすためにも有効です。国際的な基準でも、週に150分以上の運動が推奨されています4)。無理せず、毎日続けられるような運動を見つけることから始めましょう。
排卵誘発剤の使用
排卵誘発療法には、以下の方法があります。
- クロミフェン療法
- アロマターゼ阻害薬(レトロゾール、フェマーラ)
- ゴナドトロピン療法
以下に詳しく解説します。
クロミフェン療法
クロミフェンクエン酸塩(以下クロミフェン)は経口薬です。
体内にあるエストロゲンに似た構造をしており、もともとあるエストロゲンを押しのけて視床下部のエストロゲンレセプターにくっつく性質があります。クロミフェンがエストロゲンレセプターをブロックすることで、視床下部の細胞はエストロゲンが減っていると間違って判断し、下垂体からの卵胞刺激ホルモンと黄体形成ホルモンの分泌を促進します。その結果、卵胞の発育が促されるのです。
繰り返し使用することで子宮頸管粘液の分泌が減少し子宮内膜が薄くなる副作用があり、排卵障害が改善しても妊娠率の低下を招くため、長期間の使用には適していません。長くとも6周期以上妊娠成立に至らない場合は、他の治療法への変更が望ましいです。
また、クロミフェンによる多胎妊娠のリスクもあり、双子と三つ子の妊娠率はそれぞれ3.6%と0.2%という報告もあります5)。その他にも、視覚症状(目がかすむなど)、頭痛などの副作用が知られています。
クロミフェン療法の詳細に関しては、下記の記事もご覧ください。
アロマターゼ阻害薬(フェマーラ、レトロゾール)
もともとは乳がんの治療薬として開発された経口薬です。卵巣でのエストロゲン産生を抑制し血中のエストロゲン濃度を低下させることで、下垂体から卵胞刺激ホルモンと黄体形成ホルモンの分泌を増加させ、卵胞発育が促進されます。
クロミフェンとは異なり、子宮内膜の厚さや頸管粘液量に影響を与えません。最近の比較試験では、多嚢胞性卵巣症候群(PCOS)のある女性において、クロミフェンよりも妊娠率が高かったと報告されています。
ゴナドトロピン療法
ゴナドトロピンは皮下注射、または筋肉注射の排卵誘発剤です。ゴナドトロピン製剤には、FSH製剤とHMG製剤がありますが、多嚢胞性卵巣症候群(PCOS)の方はHMG製剤で卵巣過剰刺激症候群のリスクが高まるため、FSH製剤を投与することが多いです。
FSH製剤は卵巣に直接作用して卵胞の発育を促す役割があります。自己注射が可能な種類もあり、注射のための頻繁な受診を減らすことができます。
副作用には、卵巣過剰刺激症候群(OHSS:ovarian hyper stimulation syndrome)と多胎妊娠があり、クロミフェンやレトロゾールと比較して発生頻度が高いため、使用には細心の注意が必要です。多胎妊娠率は17.2%(双子14.3%、三つ子2.5%、四つ子0.4%)とかなり高く、妊娠が成立してもその後の流産率が高いと報告されています6)。
上記の副作用のため、実際に一般不妊治療でゴナドトロピン製剤を使用する頻度は低い傾向にあります。
排卵誘発剤以外の使用
多嚢胞性卵巣症候群(PCOS)で妊娠を目指す場合は排卵誘発剤がよく使われますが、患者さんの体の状態によっては排卵誘発剤以外の薬剤が効果的な場合があります。
インスリン抵抗性改善薬(メトホルミン)
インスリン抵抗性改善薬であるメトホルミンは、多嚢胞性卵巣症候群(PCOS)の患者さんによく見られる「インスリン抵抗性」という状態を和らげるために使われます。インスリン抵抗性とは、血糖値を下げるインスリンというホルモンが体内でうまく働かない状態のことで、これがホルモンバランスの乱れや排卵しにくさと関係しているといわれています。
メトホルミンを服用することで、インスリンの効きが良くなる結果、ホルモンの状態が整い、自然に排卵が起きやすくなる可能性があるのです。
ただし、単剤投与ではなく、クロミフェン療法やゴナドトロピン療法での併用が推奨されています3)。
ドパミン作動薬(カベルゴリン、ブロモクリプチンなど)
ドパミン作動薬は、プロラクチンというホルモンの値が高い方に使用される薬剤です。プロラクチンは通常、妊娠中や授乳期に高くなるホルモンですが、妊娠を望む時期に高すぎると、月経が止まったり排卵が起きなかったりすることがあります(高プロラクチン血症)。
多嚢胞性卵巣症候群(PCOS)の患者さんの中にも、高プロラクチン血症を合併している場合があり、ドパミン作動薬を使用してプロラクチン値を正常に戻すことで月経が再開し、妊娠につながる可能性があるのです。
高プロラクチン血症については、以下の記事をご覧ください。
タイミング法
タイミング法は、排卵日を正確に予測し、最も妊娠しやすい時期に合わせて性行為を行う方法です。多嚢胞性卵巣症候群の場合、排卵が不規則なことが多いため、排卵誘発剤を使用して、排卵日を調整・特定しながら行います。タイミング法自体は、不妊治療の最初のステップとして選ばれる方法です。
タイミング法について詳しく知りたい方は、以下の記事をご覧ください。
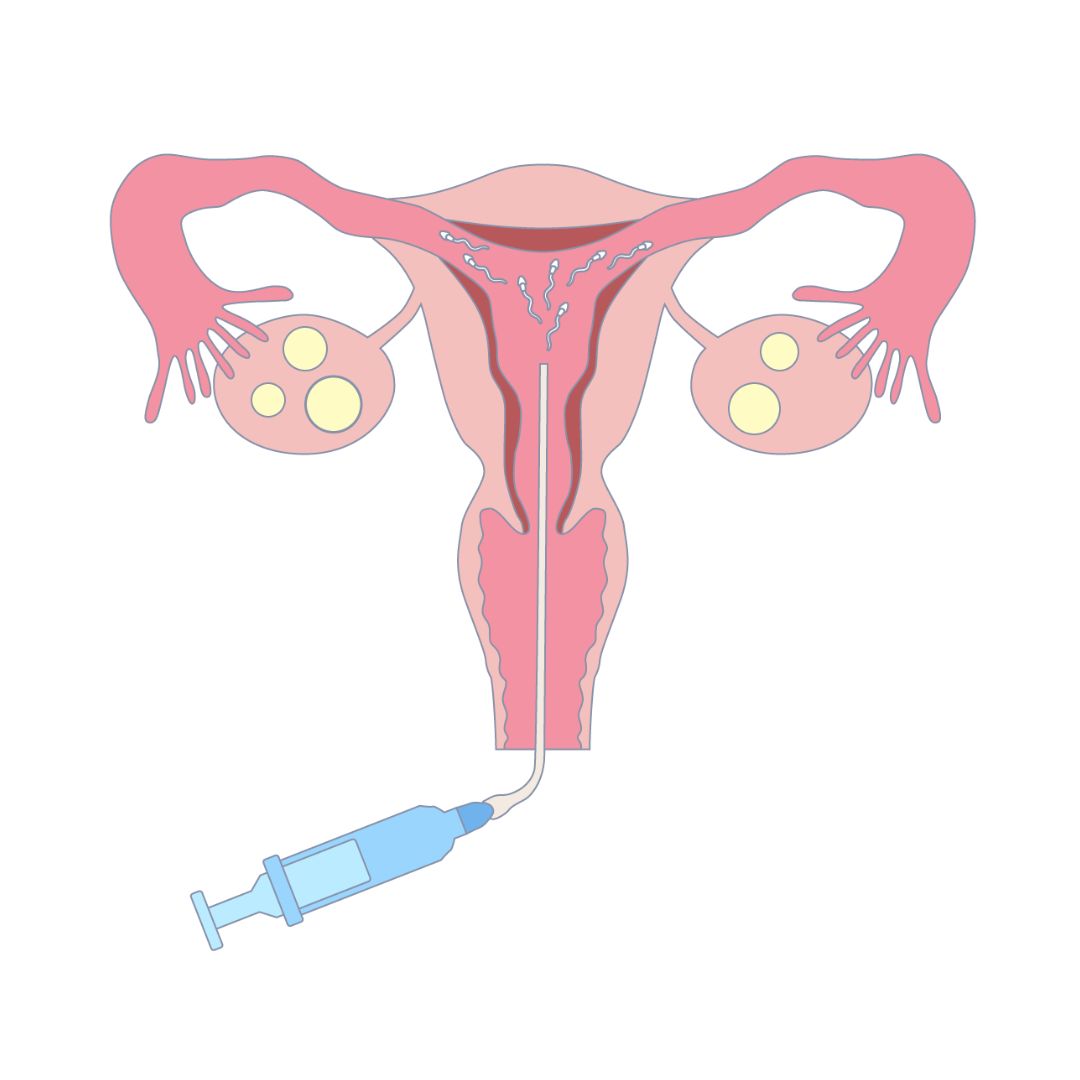
人工授精
人工授精とは、排卵の時期に合わせて子宮の入口からカテーテルを挿入し、子宮内腔へ処理された精液を直接注入する方法です。タイミング法を試してもなかなか妊娠に至らない場合に、次のステップとして行われます。
採卵は必要ないため、自然妊娠に近く女性の身体への負担が少ない不妊治療です。
人工授精について詳しく知りたい方は、以下のページをご覧ください。
体外受精(c-IVF)/顕微授精(ICSI)

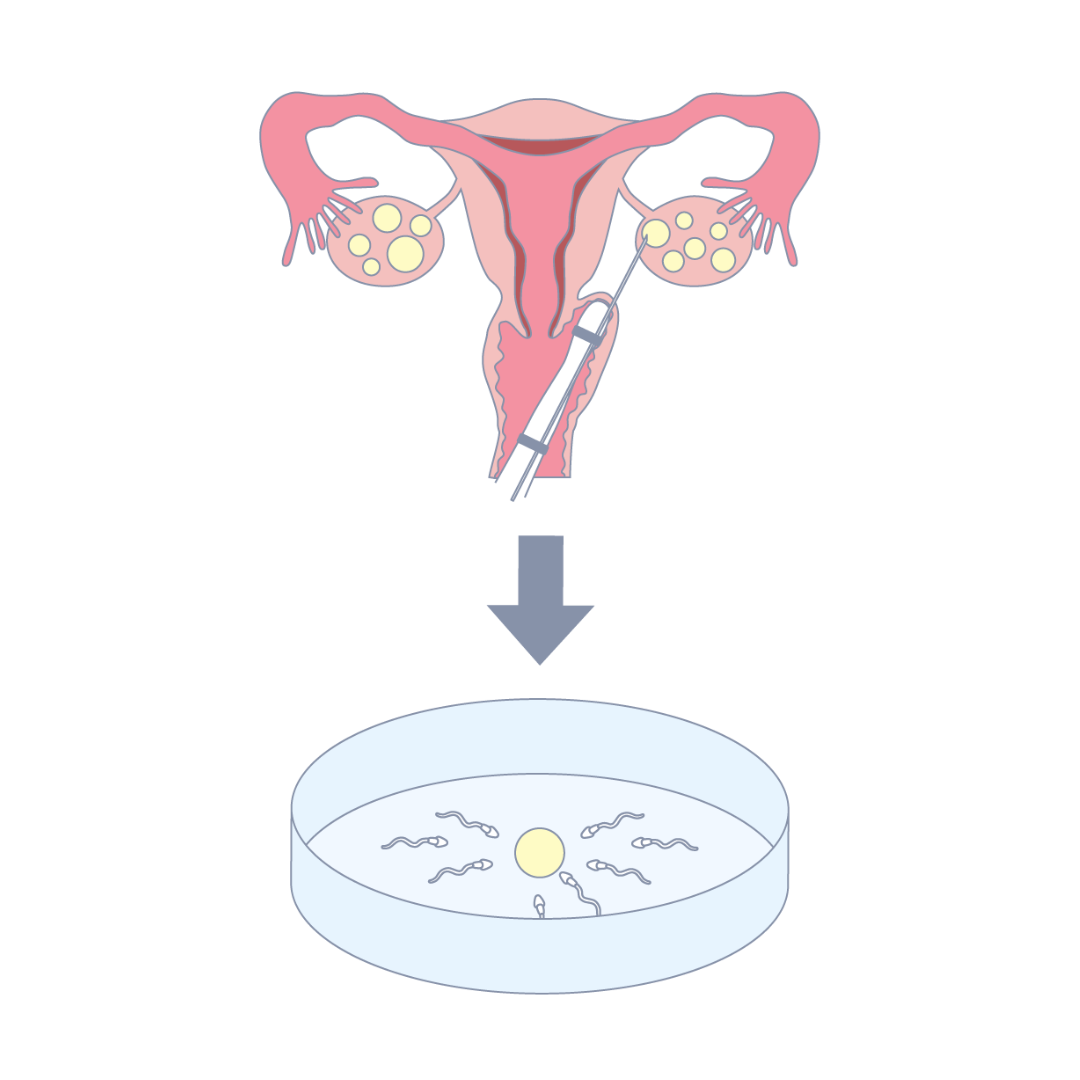
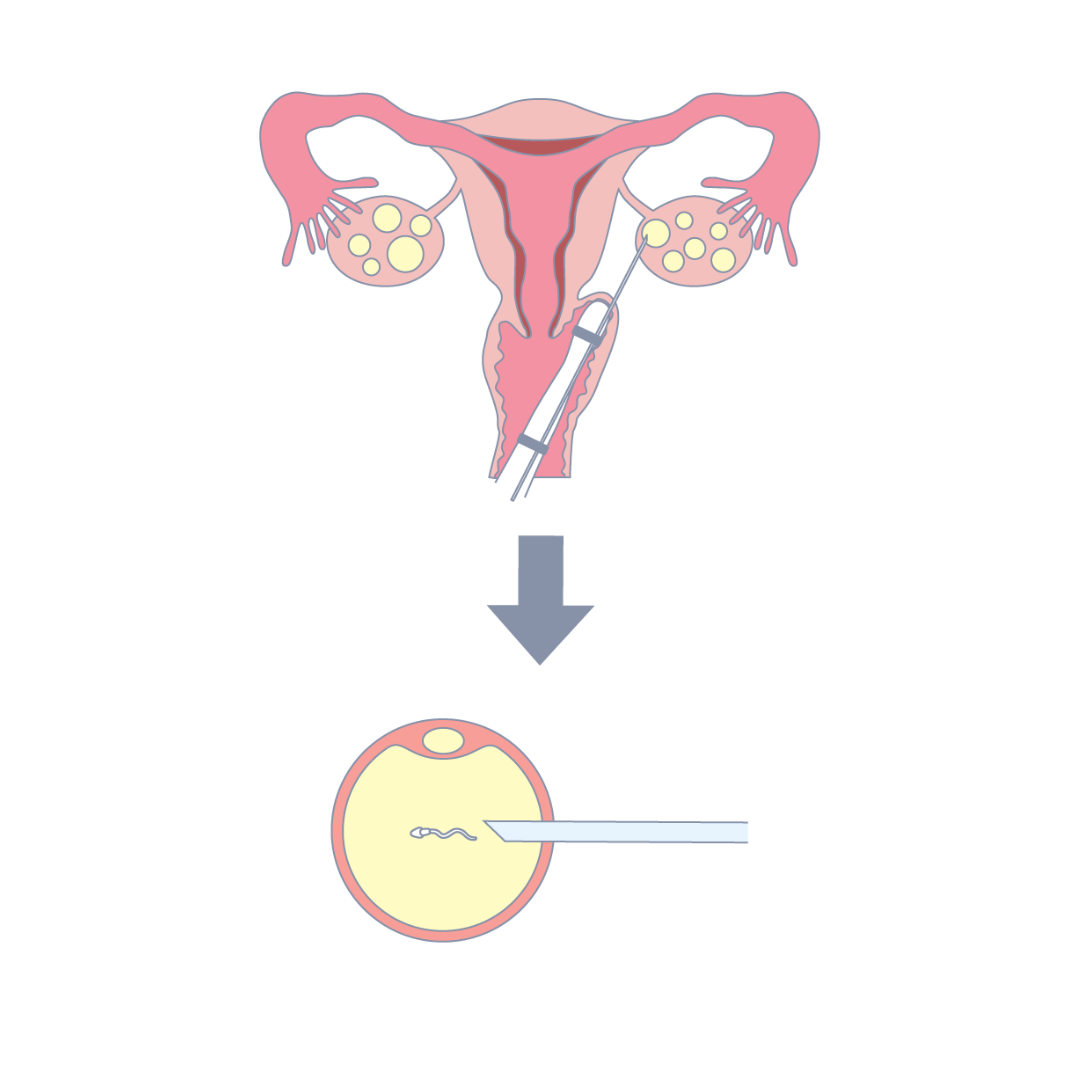
体外受精は高度生殖補助医療のひとつで、卵巣で発育した卵子を体外に取り出し、精子と受精させる治療です。受精方法は2種類あり、体外受精(Conventional-IVF:c-IVF)と顕微授精(ICSI:Intra Cytoplasmic Sperm Injection)に分けられます。
c-IVFは卵子と精子を同じ容器の中に入れ、精子自らの力で受精させる方法で、ICSIは顕微鏡を使って形態や運動性が良好な精子を選択し、卵子の中に細い針で注入する受精方法です。
一般不妊治療で卵胞の発育が緩慢な場合や、逆に薬剤の調整が難しく一度に多数の卵胞が育ってしまい多胎妊娠のリスクから治療が見送りになるような方には、体外受精へのステップアップを早めにおすすめすることがあります。
多嚢胞性卵巣症候群(PCOS)の方の場合、ゴナドトロピンの注射により一度に多数の卵胞が育ちやすく、卵巣過剰刺激症候群のリスクをなるべく避けるために、得られた受精卵を一度すべて凍結し、採卵と胚移植の周期の間を1〜2ヶ月あけることが多いです。
体外受精と顕微授精について、詳しく知りたい方は以下のページをご覧ください。
トーチクリニックには生殖医療専門医が在籍し、一般不妊治療(タイミング療法、人工授精)に加えて、高度生殖医療(体外受精、顕微授精など)も提供しています。
恵比寿駅・上野駅から徒歩1分の便利な場所に位置し、土日も開院しており、働きながらでも通いやすい環境を提供しています。
不妊治療で新たなステップを考えている方は、お気軽にご相談ください。
手術療法:腹腔鏡下卵巣多孔術(LOD)
卵巣の表面に電気メスやレーザーメスで複数の小さな穴をあける手術です。作用機序ははっきりしていませんが、術後の自然排卵率は78.9%、妊娠率は63.2%という報告があります7)。
ゴナドトロピン療法に比べて多胎妊娠や卵巣過剰刺激症候群のリスクが低いため、クロミフェンの効果が乏しい方や卵巣過剰刺激症候群のリスクが高い方に有効な治療法です。
手術は腹腔鏡下に行うので入院は数日で済み、傷跡も小さく目立たないことが多いです。
多嚢胞性卵巣症候群に関するよくある質問
ここでは、多嚢胞性卵巣症候群(PCOS)と診断された方の妊娠に関するさまざまな疑問にお答えします。
Q. 多嚢胞性卵巣症候群だと、双子になる可能性は高い?
多嚢胞性卵巣症候群(PCOS)自体で自然に双子になる可能性は高くありません。
しかし、不妊治療で排卵誘発剤を使用すると、卵胞がたくさん育つことがあり、双子や三つ子といった多胎妊娠の可能性は高まります。多胎妊娠は、早産や低出生体重児のリスクが高くなるため、治療を受ける際は、リスクについて医師に聞くようにしましょう。
Q. 多嚢胞性卵巣症候群でも自然妊娠は可能ですか?
多嚢胞性卵巣症候群(PCOS)の方でも自然妊娠は可能です。PCOSの主な特徴は排卵障害ですが、排卵が全く起こらないわけではなく、不定期に排卵が起こるケースがあるためです。
ただし、年齢とともに排卵障害が進行する傾向があり、月経周期が不規則になることから、自然妊娠に至るまでに時間がかかる、あるいは困難な場合が多いのが現状です。
Q. 多嚢胞性卵巣症候群と診断されたら、妊娠しにくいってこと?
多嚢胞性卵巣症候群(PCOS)の方は、妊娠しにくい傾向があります。PCOSの主な特徴である排卵障害で、男性ホルモンの影響やインスリン抵抗性など、複数の要因が関連して排卵を妨げています。
しかし、妊娠できないわけではなく、適切な不妊治療により排卵を促すことで、妊娠は可能です。また、PCOSは、糖尿病などの生活習慣病のリスクも高くなるといわれています。日頃から食事や運動など、生活習慣を整えることも大切です。
出産や妊娠に影響がある問題や、妊娠中や出産後に問題となるような感染症がないかを調べたい場合は、ブライダルチェックを活用する選択肢があります。
女性向けブライダルチェックについて、詳しい内容を確認したい場合は下記のページをご覧ください。
おわりに
参考文献
1)Stefano Palomba.Is fertility reduced in ovulatory women with polycystic ovary syndrome? An opinion paper
https://academic.oup.com/humrep/article/36/9/2421/6333510
2)日本産科婦人科学会.多嚢胞性卵巣症候群の診断基準
https://www.jsog.or.jp/news/pdf/PCOS2_20231204.pdf
3)公益社団法人日本産科婦人科学会,公益社団法人日本産婦人科医会.産婦人科診療ガイドライン―婦人科外来編2023
https://www.jsog.or.jp/activity/pdf/gl_fujinka_2023.pdf
4)Amie Woodward,Markos Klonizakis,David Broom.Exercise and Polycystic Ovary Syndrome
https://link.springer.com/chapter/10.1007/978-981-15-1792-1_8
5)Garthwaite H, Stewart J, Wilkes S. Multiple pregnancy rate in patients undergoing treatment with clomifene citrate for WHO group II ovulatory disorders: a systematic review. Hum Fertil (Camb). 2022;25(4):618–624.
https://www.tandfonline.com/doi/full/10.1080/14647273.2021.1872803
6)水口弘司,青野敏博.生殖・内分泌委員会報告―本邦におけるゴナドトロピン療法により成立した多胎妊娠に関する全国調査結果報告書.日産婦誌 1995;47:1298―1303
https://fa.kyorin.co.jp/jsog/readPDF.php?file=to63/47/11/KJ00001751480.pdf
7)上地栄里奈,田中雄大.多嚢胞性卵巣症候群に対する腹腔鏡下卵巣多孔術の治療成績と効果予測因子の検討
https://www.jstage.jst.go.jp/article/jsgoe/33/2/33_129/_pdf
8)Xinxia Chen,Linghua Kong,Terhi T Piltonen,Mika Gissler,Catharina Lavebratt.Association of polycystic ovary syndrome or anovulatory infertility with offspring psychiatric and mild neurodevelopmental disorders: a Finnish population-based cohort study
https://academic.oup.com/humrep/article/35/10/2336/5899232