染色体異常とは

染色体異常とは、染色体の数や構造に異常が生じることで起こります。染色体異常があることで身体の発達や機能に影響することがあります。
赤ちゃんが生まれたときに先天的な疾患を持っている頻度は約3〜5%とされています。その原因はさまざまですが、染色体異常は胎児の病気の原因として約25%を占めていると言われています1)。
染色体の基礎知識
染色体とは、私たちの体の設計図である遺伝子を含む構造です。
人間の細胞には23対、合計46本の染色体があり、それぞれに数百から千以上の遺伝子が含まれています。染色体は短い部分(短腕)と長い部分(長腕)に分かれ、それぞれに遺伝情報が整理されています。遺伝子の並び方や位置は、すべての人に共通しています。
染色体の種類
染色体の数は生物によって決まっており、人間の染色体は23対46本です。
1〜22番の常染色体とXとYの性染色体の24種類から構成されています。女性は46,XX、男性は46,XYという染色体構成を持ち、これらの染色体は父親から23本、母親から23本を受け継ぎます。
染色体異常の種類
染色体異常は、「数的異常」と「構造的異常」の2種類に分けられます。
数的異常には、常染色体の数的異常と性染色体の数的異常が含まれます。通常2本でペアを組む染色体が3本になる「トリソミー」、1本しかない「モノソミー」、全体で69本になる「3倍体」などがあります。
構造的異常には、染色体同士が入れ替わる「相互転座」、一部が逆向きになる「逆位」、一部が欠けたり増えたりする「欠失・重複」などがあります。
常染色体の数的異常
染色体の数的異常を伴う場合、早い時期に流産になりやすいと言われています。その中でも出産まで至る可能性がある代表的な疾患として、21トリソミー(ダウン症候群)、18トリソミー(エドワーズ症候群)、13トリソミー(パトウ症候群)があります。
21トリソミー(ダウン症候群)

21トリソミーは、21番染色体が通常より1本多い3本である染色体異常です。最も頻度が高い染色体異常のひとつであり、頻度は600〜800人に1人と言われています2)。ほとんどの場合、染色体数47本の21トリソミー型ですが、その他に21番染色体が他の染色体に付着する転座型や、一部の細胞にのみトリソミーが発生するモザイク型があります。
出生後早期や妊娠中に疑われ、染色体検査で確定診断が行われます。筋緊張の低下、特徴的な顔貌、発達の遅れなどが見られ、心臓や消化器系の病気を伴うこともあります。
18トリソミー(エドワーズ症候群)
18トリソミーは、18番染色体が通常より1本多い3本である染色体異常です。3,500〜8,500人に1人の頻度で見られ、女児に多い(男:女=1:3)とされています3)。
18トリソミーは、胎児期からの発育不全や心臓の病気、手足の形態変化などが特徴的な疾患です。多くの場合、出生前診断や妊婦健診で発見されます。
かつては、心臓や呼吸器系などの重度の合併症により、胎児期や新生児期に亡くなるケースが多いと考えられていました。しかし、近年では医療技術の進歩により、積極的な治療介入が行われるようになり、生存率が向上しつつあるという報告も増えています。
13トリソミー(パトウ症候群)
13トリソミーは、13番染色体が通常より1本多い3本である染色体異常です。出生児の5,000〜12,000人に1人と言われています4)。
主な症状としては、頭が小さい、頭皮や頭蓋骨の一部が欠けている、眼球が小さい、口唇口蓋裂、手指の異常などが見られます。また、発達の遅れが大きく、心臓、脳、呼吸器など、多くの臓器に合併症が起こるため、8割くらいのお子さんが新生児期に亡くなってしまいます。
しかし、18トリソミー同様に、新生児集中治療や外科手術などの積極的な治療によって、生存率が改善しつつあるという報告もあります。
性染色体の数的異常
性染色体の数的異常とは、X染色体やY染色体の数が正常な2本ではなく、余分にある、または1本欠けている状態です。以下に代表的なものを解説します。
ターナー症候群
ターナー症候群では、最も一般的なのはX染色体が1本欠けた45,Xですが、その他にもX染色体の構造異常やモザイク型が見られます。
主な特徴として、低身長や二次性徴の発育不全、翼状頸(首の後ろから肩にかけて皮膚が余っている状態)、外反肘(肘関節が外側に曲がる状態)などがあります。心臓や腎臓の異常、糖尿病、甲状腺機能低下症、骨粗鬆症などの合併症も見られることがありますが、個人差が大きく、複数の症状が同時に現れることもあります。
クラインフェルター症候群
クラインフェルター症候群は、2つ以上のX染色体と1つのY染色体を持つ性染色体異常で、最も一般的なのは47,XXYです。
症状は非常に多様で、症状の現れる時期やその程度にも個人差があります。一般的には、高身長、痩せ型、二次性徴の発育不全が多く見られますが、特別な症状がない場合も多く、診断されることなく日常生活を送っていることもあります。
また、無精子症や乏精子症などの不妊症がきっかけで発見されることが多いとされています。
染色体の構造異常
染色体の構造異常は、染色体の一部または複数の部位で切断が生じ、再結合する際に通常とは異なる形となることで起こります。この過程で、遺伝子の配列や量に変化が生じ、結果としてさまざまな異常が引き起こされます。
相互転座
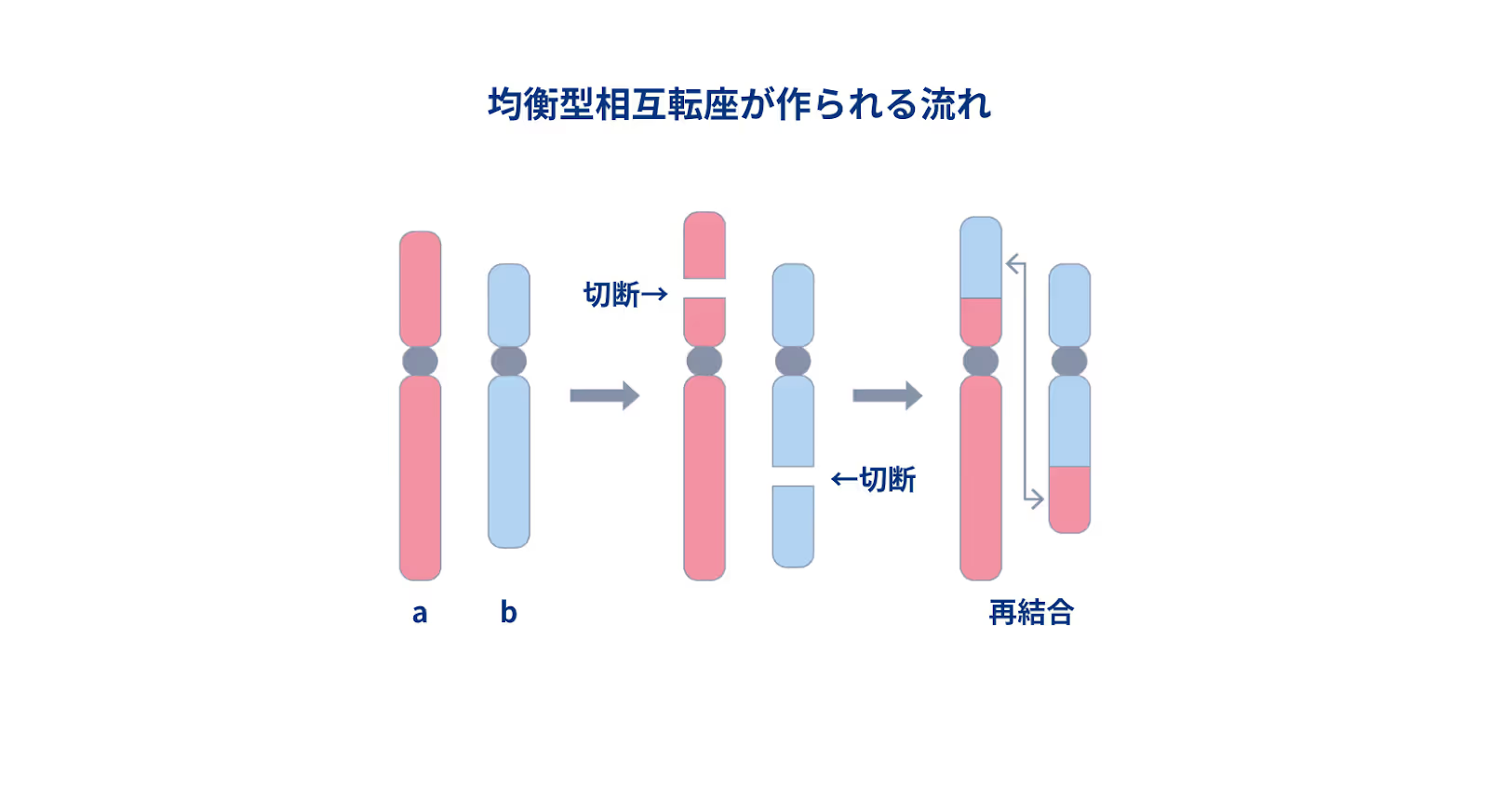

相互転座とは、2本の別々の染色体の一部が切断され、互いに交換される現象で、次の2つのタイプがあります
- 均衡型転座
遺伝子の配置が変わりますが、染色体部分の過不足はないので多くの場合は外見や状態に影響を与えません。均衡型相互転座は、400人1人程度に認められ、不育症カップルには5〜10%程度に認められると言われています5)。
- 不均衡型転座
不均衡型転座では、染色体の一部が失われることで部分モノソミーと、転座相手の染色体が過剰になることで部分トリソミーが起こります。このため、多発奇形、成長障害、知的障害などが見られることがあります。
ロバートソン転座

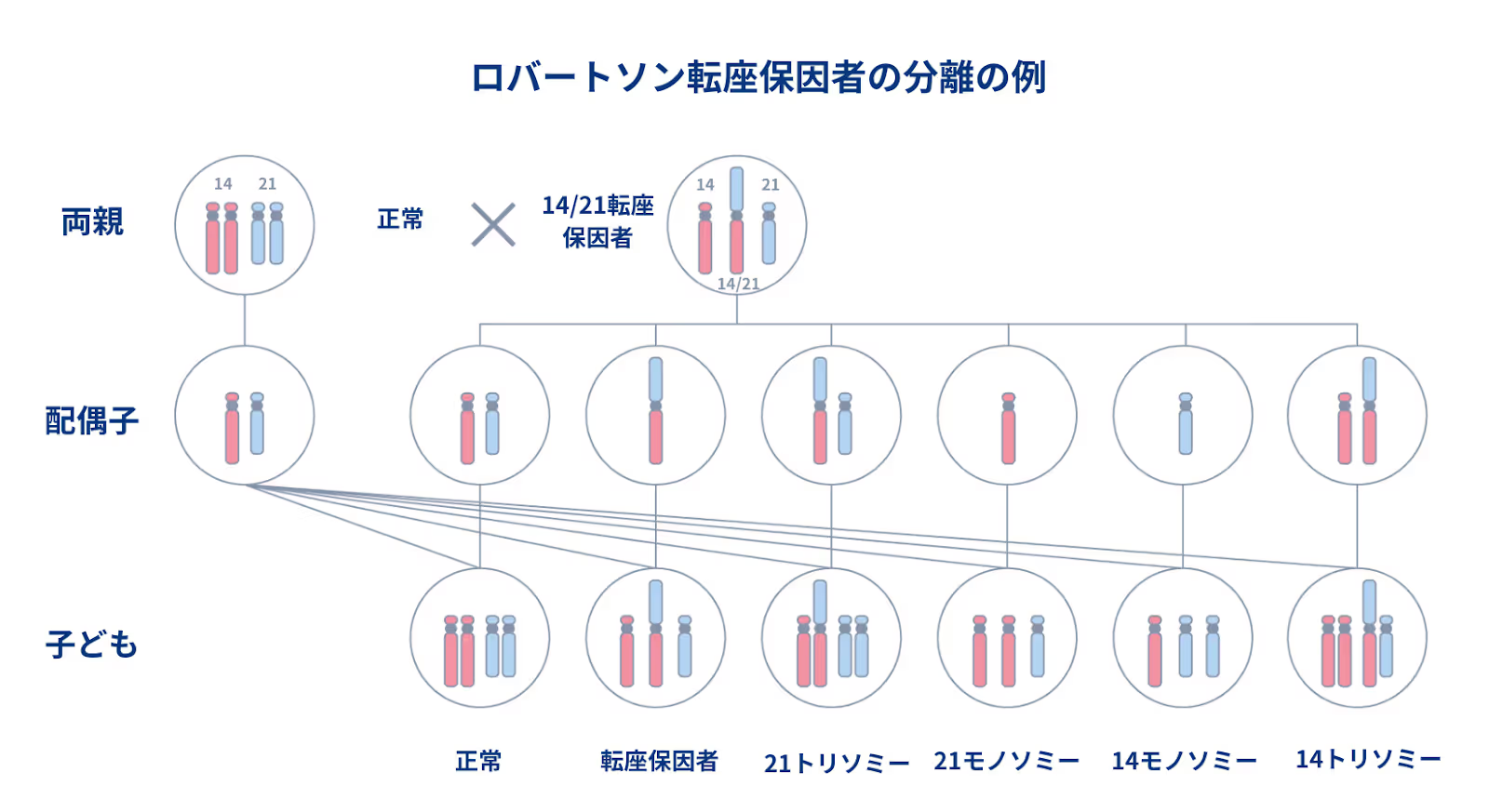
ロバートソン転座では、2本の染色体がくっついて、1本になってしまう、という現象です。
具体的には13番、14番、15番、21番、22番染色体が関係します。これらの染色体の2本がくっついて、短い腕(短腕)が失われてしまう現象です。その結果、通常の46本の染色体ではなく、45本の染色体となります。
ただし、これらの染色体の短腕は非常に短く、重要な遺伝情報がほとんど含まれていないため、外見や状態などに大きな影響を与えることは少ないです。
染色体異常の原因
染色体異常の原因は、数的異常と構造異常で異なります。
数的異常の原因
数的異常が起こる原因として下記の2つがあります。母親の加齢と関連し頻度が増加することがわかっています。
- 減数分裂時の不分離
卵子や精子が作られる際、染色体の数が半分に減る過程(減数分裂)で、染色体がうまく分かれず、異常な数の染色体を持つ卵子や精子が生成されることがあります。
- 姉妹染色分体の早期解離
卵子や精子が作られる過程で、本来一緒に分かれるべき染色体が早く分かれてしまうことを指します。この結果、染色体がうまく分配されず、異常な数の染色体が卵子や精子に含まれることになります。
構造異常の原因
染色体の構造異常は、染色体の一部が欠けてしまったり、ひっくり返ってしまったり、他の染色体にくっついてしまったりすることで起こります。細胞が分裂する時や、傷ついたDNAが修復される過程で、何らかのエラーが起こってしまうことが原因です。
エラーが起こる原因としては、もともと持っている遺伝的な要因や、突然変異、あるいは放射線や化学物質などの環境の影響が考えられます。
染色体異常の確率や頻度
妊婦さんの年齢が上昇すると、染色体異常をもつ赤ちゃんの出生頻度が高くなることが知られています。

出典:厚生労働省(2013). 不妊に悩む方への特定治療支援事業等のあり方に関する検討会 関係資料(3).
https://www.mhlw.go.jp/file/04-Houdouhappyou-11908000-Koyoukintoujidoukateikyoku-Boshihokenka/0000016944.pdf を参考に作成
生まれてくる赤ちゃんの3〜5%が先天的な疾患を持って生まれると言われています。そのうち、染色体異常が原因となる疾患は約25%を占め、最も多いのが、21トリソミー(53%)、ついで18トリソミー(13%)、13トリソミー(5%)となっています1)。

出典:出生前検査認証制度等運営委員会(2022).NIPT 非侵襲性出生前遺伝学的検査https://jams-prenatal.jp/file/nipt_setsumei_a4.pdfを参考に作成
染色体異常の検査|いつからわかるか
染色体異常の検査は、生まれてくる前の段階で、お腹の中の赤ちゃんに染色体異常に関連する病気などがないか調べる検査です。すべての妊婦さんが受ける妊婦健診とは違い、検査を希望する方が受けるもので、非確定検査と確定的検査があります。
非確定検査
非確定検査は、赤ちゃんに染色体異常があるかもしれないリスクを調べる検査です。あくまでも、リスクがどれくらいあるのかを推定するもので、確定的な診断をするものではありません。この検査で分かるのは、あくまでも可能性です。異常があるかどうかを確実に知るためには、確定的な検査を受ける必要があります。また、すべての染色体異常を調べられるわけではなく、対象となる病気の種類も限られています。検査を受ける前に、これらの点をよく理解しておくことが大切です。
- NIPT(新型非侵襲的出生前遺伝学的検査)
妊娠9〜10週以降に、妊婦さんから採血をして、血液中のDNAの断片を分析する検査です。21トリソミー、18トリソミー、13トリソミーがある可能性を評価します。
- 母体血清マーカー検査
妊娠15〜20週に、妊婦さんから採血をして、関連がある血液成分(α-フェトプロテインなど)を測定し、21トリソミー、18トリソミー、開放性神経管閉鎖障害のリスクを評価します。
- コンバインド検査
コンバインド検査は、超音波マーカー検査と母体血清マーカー検査を組み合わせて行う検査です。超音波マーカー検査では、病気があるときに変化が出やすい「マーカー」とされる場所を計測します。もっともよく使われているのはNT(Nuchal Translucency)と呼ばれる首の後ろのむくみです。その他、鼻骨の欠損、三尖弁(心臓の弁)の逆流など複数を合わせて調べることもあります。妊娠11〜13週に超音波検査をおこない、21トリソミー、18トリソミー、13トリソミーがある可能性を評価する検査です。赤ちゃんの全身を見る超音波検査の一部もしくは追加として行われることもあります。
確定検査
確定検査は、赤ちゃんの染色体異常を直接的に診断する検査です。赤ちゃんが実際に染色体異常を持っているかどうかを確定することができますが、症状や病気の重症度はわかりません。また、お腹に注射針を刺すため、感染や出血、流産など一定のリスクを伴う可能性があります。
- 羊水検査
妊娠15〜16週以降に、妊婦さんのお腹に注射針を刺して約20mLの羊水を採取します。羊水の中には赤ちゃんの細胞が含まれており、これを使って染色体の検査を行います。21トリソミー、18トリソミー、13トリソミーのほか、さまざまな染色体の病気がわかります。
- 絨毛検査
妊娠11〜14週頃に、超音波で赤ちゃんや胎盤の位置を確認しながら妊婦さんのお腹に注射針を刺し、胎盤組織の一部である絨毛を採取します(経腹法)。胎盤の位置によっては、腟から採取する方法もあります(経腟法)。
胎盤は赤ちゃんと同じ受精卵から発生するため、その組織の一部である絨毛細胞も基本的に赤ちゃんと同じDNAを持ちます。そのため、絨毛を調べることで羊水検査と同様にさまざまな染色体の病気を調べることができます。
おわりに
参考文献
1)出生前検査認証制度等運営委員会:NIPT非侵襲性出生前遺伝学的検査, Accessed Jan.,2025.
https://jams-prenatal.jp/file/nipt_setsumei_a4.pdf
2)小児慢性特定疾病情報センター:14. ダウン(Down)症候群, Accessed Jan.,2025.
https://www.shouman.jp/disease/details/13_01_014/
3)小児慢性特定疾病情報センター:18トリソミー症候群, Accessed Jan.,2025.
https://www.shouman.jp/disease/details/13_01_012/
4)小児慢性特定疾病情報センター:13トリソミー症候群, Accessed Jan.,2025.
https://www.shouman.jp/disease/details/13_01_013/
5)日本産婦人科医会: 2.染色体異常,研修ノートNo.99流産のすべて, Accessed Jan.,2025.
https://www.jaog.or.jp/note/2%EF%BC%8E%E6%9F%93%E8%89%B2%E4%BD%93%E7%95%B0%E5%B8%B8/







